Gambe grosse e doloranti: quando sospettare una patologia?
Alcune donne hanno il problema delle gambe grosse, doloranti e sproporzionate rispetto alla parte alta del corpo. Spesso è un fatto costituzionale, e si “ereditano” le gambe grosse dalla mamma o dalla zia. Altre volte si tratta di gonfiore che compare più o meno improvvisamente.
Stiamo parlando quindi di un problema generico ed è importante capire che patologie possono esserci alla base.
Di solito la presenza di gambe grosse e gonfie fa pensare subito a un problema di circolazione. Anche qui, però, bisogna differenziare le possibili cause. Saranno le vene oppure è ritenzione? Ci sono liquidi in eccesso o si tratta di tessuto adiposo?
Come vedi, non è facile capire quando la situazione è patologica. Molte donne, pensando che il problema sia irrisolvibile, si limitano a nasconderlo cercando idee su come vestirsi per far sembrare le gambe più snelle (Figura 1). Questo è certamente utile, ma capire se c’è una patologia sottostante lo è ancora di più perché consente di iniziare una cura.
Figura 1. Un esempio di gambe grosse
In questo articolo vorrei concentrami su una malattia molto importante che può provocare un ingrossamento delle gambe: il lipedema.
Non sempre facile da riconoscere, il lipedema è piuttosto frequente ma poco conosciuto anche tra i medici. La conseguenza è una diagnosi spesso tardiva quando il problema è diventato irreversibile.
L’obiettivo che mi sono posto con questo articolo è sensibilizzare il più possibile su questa malattia, dandoti tutte le informazioni necessarie per saperne di più e per risolvere il problema.
Parlando di lipedema dovrò inevitabilmente darti delle informazioni anche sul linfedema, una malattia per certi versi simile ma per altri diversa di cui ti parlerò meglio nel prossimo articolo.
Gambe grosse e doloranti: di cosa si tratta?
Quando parliamo di gambe grosse, doloranti oppure gonfie abbiamo a che fare con alterazioni che interessano tre organi: il tessuto connettivo, il tessuto adiposo e il sistema linfatico.
Cosa sono queste strutture?
Vediamole nello specifico.
Tessuto connettivo
Il tessuto connettivo si trova sotto la cute e ha un ruolo principalmente di sostegno e protezione. Come tutti i tessuti, è composto da cellule e tessuto extracellulare.
Le cellule del tessuto connettivo sono i fibroblasti. Essi hanno il compito di produrre tutte le sostanze strutturali del tessuto stesso, mantenendolo quindi ben funzionante. Naturalmente nel tessuto connettivo ci sono anche altre cellule, come quelle immunitarie.
Il tessuto extracellulare è l’insieme di tutte le sostanze che si trovano tra una cellula e l’altra. La sua definizione corretta è matrice extracellulare, ed è un sistema molto complesso nel quale queste molecole comunicano con le cellule e ne regolano l’attività (Figura 2).
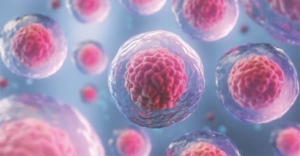
Figura 2. Le “palle” sono le cellule e la matrice extracellulare è il gel azzurro nel quale “galleggiano”
La matrice extracellulare ha due componenti: la sostanza fondamentale e le fibre.
La sostanza fondamentale è un gel ricco di acqua, all’interno del quale “galleggiano” le grosse molecole strutturali della matrice. I glicosaminoglicani e proteoglicani ne sono un esempio, e grazie alle loro cariche elettriche richiamano proprio il sodio e l’acqua idratando la matrice. Una sostanza molto conosciuta che appartiene al gruppo dei glicosaminoglicani è l’acido ialuronico.
Le fibre possono essere elastiche o collagene. Le fibre elastiche conferiscono elasticità e capacità di attutire i traumi, le fibre collagene invece costituiscono l’impalcatura di sostegno del tessuto connettivo.
Linfedema e lipedema sono caratterizzate proprio da un eccesso di liquidi nella matrice extracellulare. Quando questo accade, le cellule vengono stimolate a produrre più proteoglicani, che aumentano ulteriormente l’accumulo di acqua. A un certo punto, però, questo eccesso di liquidi compromette l’ossigenazione delle cellule, che a loro volta attivano una risposta infiammatoria.
L’infiammazione è alla base dei danni provocati da queste malattie a livello dei tessuti.
Tessuto adiposo
Il tessuto adiposo è presente in tutto il nostro corpo. Si trova più in profondità rispetto al connettivo, vicino al piano muscolare.
Anche il tessuto adiposo è fatto di cellule e matrice extracellulare.
Le cellule si chiamano adipociti, e la loro funzione principale è di accumulare lipidi, cioè grassi, con lo scopo di riserva energetica. In caso di bisogno, alcuni stimoli ormonali inducono la scissione dei lipidi in acidi grassi, che possono essere bruciati per produrre energia.
Un’altra funzione del tessuto adiposo è di tipo meccanico. Infatti, ci protegge dai traumi e isola il corpo dal caldo e dal freddo presenti all’esterno.
Si è capito recentemente che il tessuto adiposo è anche un importante organo endocrino, cioè che produce ormoni. Infatti, comunica con gli altri organi attraverso segnali molecolari e contribuisce al metabolismo dell’organismo.
E la matrice extracellulare come è organizzata?
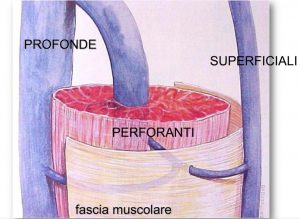
Le cellule adipose sono ammassate tra di loro formando delle strutture chiamate lobuli. I lobuli sono come le celle di un alveare, e sono separate tra loro da alcuni tralci di tessuto connettivo, chiamati setti (Figura 3).
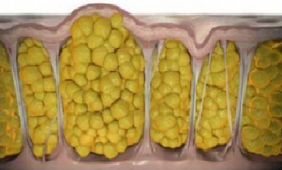
Figura 3. Le cellule adipose sono ammassate in lobuli, separati da setti
All’interno dei setti ci sono i vasi sanguigni e linfatici. Mentre i primi portano ossigeno alle cellule adipose, i secondi raccolgono i liquidi di scarto (li vedremo meglio tra poco).
Il tessuto connettivo dei setti, quindi, forma l’impalcatura dell’alveare e divide i lobuli adiposi gli uni dagli altri.
Il sistema linfatico
Ed eccoci arrivati a parlare del sistema linfatico, spesso nominato a sproposito. Si tratta di una complessa rete di vasi, chiamati appunto vasi linfatici, che raccoglie la linfa dai tessuti e la porta verso il sistema venoso.
Ma cos’è la linfa?
La linfa è un liquido fatto di acqua, proteine e cellule di scarto che si accumula nella matrice extracellulare dei tessuti. La sua funzione è di trasportare i liquidi e le sostanze di scarto in modo da mantenere ben pulita la matrice extracellulare, aiutando il sistema venoso a drenare l’acqua.
Le radici del sistema linfatico sono i minuscoli capillari linfatici, piccolissimi tubicini capaci di contrarsi e raccogliere la linfa dai tessuti convogliandola nei vasi linfatici veri e propri.
Grazie alle valvole, questi vasi sono in grado di contrarsi e di spingere la linfa in alto evitando che torni indietro. I movimenti muscolari, la respirazione e la pressione del sangue giocano un ruolo importante nello spingere la linfa verso il cuore, proprio come nella circolazione venosa (Figura 4).
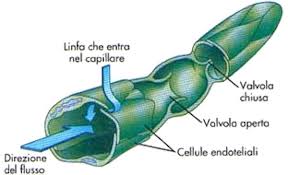
Figura 4. Un esempio di vaso linfatico con le sue valvole
Anche il sistema nervoso, gli stati psichici, gli ormoni e la temperatura esterna influenzano la contrazione dei vasi linfatici. Si è scoperto da tempo, infatti, che ci sono diverse connessioni tra il cervello e la matrice extracellulare dei tessuti, e che addirittura gli stati emotivi possono influenzare il benessere della circolazione. Il tutto è regolato dal sistema PNEI (Psico-neuro-endocrino-immunitario), una interessantissima scoperta di cui ho parlato anche nel mio libro.
Lungo il tragitto dei vasi linfatici ci sono i linfonodi, le stazioni di servizio che “ispezionano” la linfa verificando che al suo interno non ci siano microrganismi pericolosi. Il sistema linfatico, infatti, ha anche un ruolo nelle difese dell’organismo, perché è costituito da cellule immunitarie come i linfociti.
I vasi linfatici, alla fine del loro decorso, confluiscono nel dotto toracico, che è il più grosso condotto linfatico del corpo. Il dotto toracico confluisce come un fiume nelle grosse vene del torace.
Gambe grosse e doloranti: il lipedema
Il lipedema è una malattia che interessa proprio questi tre organi. Colpisce solo le donne interessando circa il 10% della popolazione, anche se probabilmente i casi sono più numerosi proprio perché è poco conosciuto e non facile da riconoscere.
La caratteristica principale del lipedema è un accumulo di grasso nelle gambe che crea una grossa sproporzione con il tronco. Questo grasso anomalo si accompagna ad aumento dei liquidi nella matrice extracellulare, provocando una risposta infiammatoria simile a quella del linfedema.
Ma quali sono le cause?
Vediamole nel prossimo paragrafo.
Cause del lipedema
Il lipedema è una malattia genetica che si scatena in periodi di cambiamento ormonale. Di solito l’esordio avviene nella pubertà, ma anche dopo una gravidanza o con la menopausa.
In queste situazioni il rimodellamento corporeo provocato dagli ormoni e il cambiamento nella distribuzione dei liquidi rendono evidente la malattia nelle persone predisposte.
Le cause in realtà non sono del tutto note.
C’è sicuramente una familiarità, mentre l’altra causa importante è rappresentata dagli ormoni estrogeni.
Si pensa che nel tessuto adiposo ci sia un’alterazione genetica dei recettori degli estrogeni. I recettori sono le “antenne” che ricevono il segnale dagli ormoni e lo comunicano alla cellula. A causa di queste mutazioni, gli adipociti risponderebbero in maniera anomala al “messaggio” veicolato dagli estrogeni.
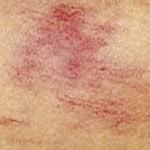
Secondo un’altra ipotesi, ci sarebbe inizialmente un’alterazione dei capillari sanguigni e linfatici presenti nel tessuto adiposo. Tutto partirebbe comunque dall’espansione del grasso, che ostacolando l’ossigenazione delle cellule e bloccando i linfatici provocherebbe angiogenesi. Angiogenesi significa che crescono nuovi capillari in risposta alla carenza di ossigeno.
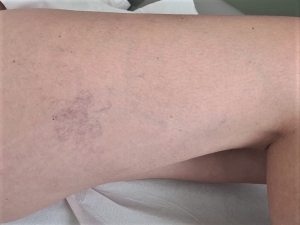
Questa seconda ipotesi di danno ai capillari spiegherebbe un sintomo tipico del lipedema, cioè gli ematomi spontanei(Figura 5).
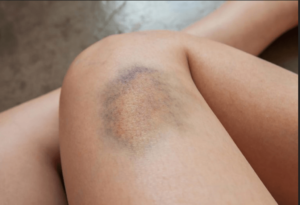
Figura 5. Gli ematomi spontanei sono tipici del lipedema
A parte le cause, è importante capire cosa succede quando compare il lipedema e quali possono essere le sue conseguenze.
Come si sviluppa il lipedema
Accumulo di grasso da una parte e maggiore permeabilità dei capillari dall’altra causano una sofferenza delle cellule adipose. Il grasso si accumula, ma non si capisce se gli adipociti aumentino di numero o di dimensione. Sull’altro versante, l’accumulo di liquidi nel connettivo dei setti deforma ulteriormente le cellule adipose, stipate tra di loro.
Le cellule, in risposta a questo stato di “stress”, iniziano ad attivare una risposta infiammatoria. L’infiammazione, nel tentativo di riparare il danno, richiama ulteriormente liquidi e fa accumulare la linfa. Le cellule dell’infiammazione, cioè i globuli bianchi e i monociti-macrofagi, danneggiano ancora di più il tessuto adiposo.
Ciò avviene perché l’infiammazione è una risposta aspecifica che serve a distruggere un presunto agente dannoso, riparando poi la lesione con deposizione di fibre. La fibrosi, cioè l’accumulo di queste cicatrici interne, ostacola ancora di più il drenaggio dei liquidi e il funzionamento delle cellule.
Fortunatamente, per gran parte della durata della malattia, il sistema linfatico riesce a compensare l’accumulo di liquidi incrementando il suo funzionamento. Complici altri fattori, però, la situazione può degenerare quando la capacità del sistema linfatico si esaurisce.
Arrivati a questo punto, gli arti si gonfiano a dismisura e la fibrosi avanza rapidamente. L’infiammazione peggiora e al tessuto si sostituisce una quantità sempre maggiore di fibre. Si arriva così allo stadio finale del lipedema, quando si sovrappone anche il linfedema; si parla in questo caso di lipo-linfedema.
Il lipo-linfedema è caratterizzato da tessuti estremamente duri e fibrosi, gonfiore smisurato e infezioni frequenti della gamba con comparsa anche di ulcere.
Per fortuna, solo una percentuale limitata di casi arriva allo stadio finale. I più a rischio sono i soggetti obesi, perché l’obesità aggrava il lipedema. Per questo la dieta e il controllo del peso sono uno dei capisaldi della terapia, come vedremo più avanti.
Sintomi del lipedema
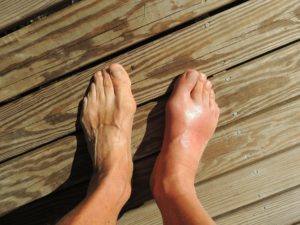
Le pazienti con lipedema hanno le gambe esageratamente grosse rispetto alla parte alta del corpo. Anche seguendo una dieta ferrea il grasso delle gambe non cala, mentre dimagrisce la parte alta. Questo provoca un notevole disagio psicologico e alcune donne possono manifestare quadri di depressione.
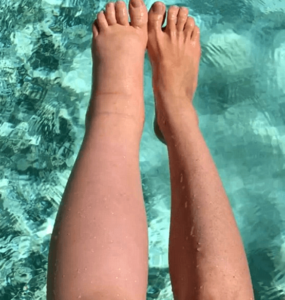
A differenza del linfedema, nel lipedema i piedi e le mani sono sempre sgonfi (tranne nei quadri di lipo-linfedema) e le gambe sono grosse in modo simmetrico (Figura 6). Anche se ci sono casi asintomatici, le gambe di solito fanno male e gli ematomi compaiono senza apparenti traumi. Il dolore viene descritto come senso di tensione o pesantezza alle gambe; durante la giornata i disturbi peggiorano e d’estate diventano insopportabili.

Figura 6. Un esempio di gambe grosse dovute a lipedema
Il grasso del lipedema è soffice, leggermente improntabile (resta un segno dopo aver premuto con un dito a causa dell’accumulo di liquidi), la cute è fredda e ci sono capillari arttorno agli accumuli di grasso. Man mano che il processo di fibrosi va avanti si possono sentire dei noduli al tatto, come nella cellulite.
Il lipedema si può presentare in diverse forme. A seconda di quanto le gambe sono coinvolte, infatti, se ne distinguono cinque tipi.
Facciamo un esempio per capire meglio. Nel lipedema di tipo 1 e 2, l’accumulo abnorme di grasso interessa rispettivamente solo le natiche e le cosce. Come puoi immaginare, non è facile distinguerlo dalla comune cellulite!
Il lipedema di tipo 3, invece, interessa le gambe nella loro totalità ed è quindi intuitivamente più facile da riconoscere. Per concludere, nel tipo 4 c’è un coinvolgimento delle braccia e nel tipo 5 l’ingrossamento colpisce solo le gambe dal ginocchio in giù.
Ci sono altri sintomi?
Spesso il lipedema si associa a eccessiva flessibilità di alcune articolazioni e anomalie della postura a livello di schiena, ginocchia, caviglie e piede. Ci sono problemi di ipotiroidismo nel 30% circa dei casi e anche problemi del sonno.
Infine il lipedema, a causa delle modificazioni corporee che provoca, può portare a stati di ansia e disordini alimentari nelle pazienti affette.
Gambe grosse e doloranti: altre cause
Il lipedema non è l’unica condizione associata a gambe grosse e doloranti. Vediamo le altre cause.
Obesità
Lipedema e obesità spesso coesistono e l’obesità può mascherare il lipedema. Può capitare, infatti, che alcune donne particolarmente obese si sottopongano a interventi per dimagrire scoprendo poi di avere il lipedema.
Cosa distingue l’obesità?
L’esordio non avviene in corrispondenza di cambiamenti ormonali come nel lipedema. Nei soggetti obesi il sistema linfatico non funziona bene e può esserci gonfiore alle gambe, ma non ci sono i sintomi caratteristici del lipedema (dolore, ematomi spontanei, sproporzione gambe-tronco).
Linfedema
Nel linfedema il sistema linfatico smette di funzionare e si manifesta un gonfiore importante di un solo arto. A differenza del lipedema, quindi, c’è sempre asimmetria. Inoltre, il piede è sempre coinvolto dal gonfiore (Figura 7).
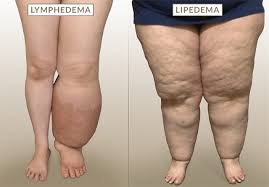
Figura 7. Differenze principali tra linfedema e lipedema
Insufficienza venosa
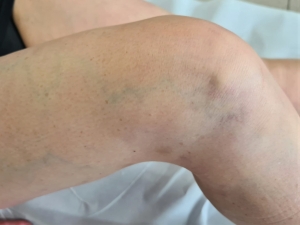
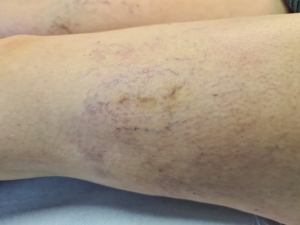
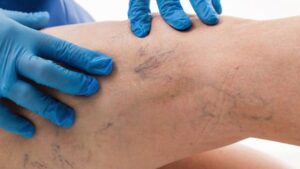
Questa patologia è molto comune nelle donne e si caratterizza per la dilatazione delle vene delle gambe con comparsa di vari disturbi, tra cui pesantezza, prurito e gonfiore. Inoltre, le vene dilatate diventano sporgenti (vene varicose) e si osservano capillari sulle gambe (Figura 8).
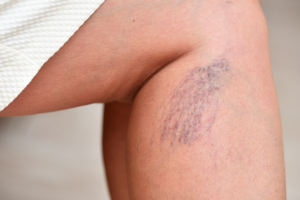
Figura 8. Insufficienza venosa con capillari sulle gambe
Anche l’insufficienza venosa si manifesta in modo tipicamente asimmetrico. Il gonfiore però è molle, perché il liquido che si accumula è meno denso rispetto alla linfa e l’impronta rimane più facilmente. Tra l’altro nell’insufficienza venosa non c’è accumulo di grasso.
Lipoipertrofia
Questa patologia ha delle caratteristiche simili a quelle del lipedema, come l’aumento di tessuto grasso nelle gambe e la sproporzione con il tronco. Non si osserva però l’edema, quindi premendo non rimangono impronte. Mancano anche il dolore e gli ematomi spontanei, e spesso c’è asimmetria. Il tessuto grasso, infine, non è così soffice come nel lipedema.
Gambe grosse e doloranti: come curarle?
Concentriamoci adesso su come migliorare il problema delle gambe grosse e doloranti e in particolare sulla cura del lipedema.
Poiché una terapia radicale non esiste, l’obiettivo è tenere sotto controllo la malattia. Prima di tutto, quindi, viene la terapia conservativa. In alcuni casi si può ricorrere alla chirurgia.
Terapia conservativa
L’obiettivo della terapia conservativa è controllare i sintomi ed evitare che il lipedema degeneri. In questo modo si aiutano le pazienti a stare meglio e a convivere con il problema.
I punti fondamentali sono il controllo del peso e la gestione dell’edema.
Controllo del peso
Il lipedema favorisce l’obesità, e l’obesità aggrava il lipedema. Per questo è importante controllare il peso corporeo, cosa che tra l’altro migliora anche i sintomi. Per controllare il peso sono necessari una dieta adeguata e uno stile di vita corretto.
Dieta
Non c’è una dieta specifica per il lipedema. Se la paziente è obesa, bisogna ridurre il peso con una dieta ipocalorica, povera di carboidrati e che riduca il picco di insulina dopo i pasti. Un esempio è la dieta chetogenica.
Data la natura infiammatoria della malattia, è molto importante assumere cibi anti-infiammatori, anti-ossidanti e alcalinizzanti. Alcuni esempi sono i flavonoidi contenuti nei frutti rossi, che si possono assumere anche come integratori (un esempio è la diosmina).
Bisogna anche ricordare che il lipedema può associarsi a disordini alimentari, quindi a volte è necessario l’aiuto di uno psicologo.
Stile di vita
Deve essere incentrato su un costante esercizio fisico. L’attività fisica serve non solo per il controllo del peso ma anche per la gestione dell’edema.
L’obiettivo, infatti, è soprattutto ridurre l’accumulo di liquidi nelle gambe. Ciò si ottiene attivando il più possibile la pompa muscolare del polpaccio (Figura 9).

Figura 9. Camminare regolarmente aiuta la circolazione perché attiva la pompa muscolare del polpaccio
Di cosa si tratta?
I muscoli del polpaccio spingono il sangue verso l’alto mentre camminiamo, favorendo in questo modo il drenaggio dei tessuti. Far funzionare bene questi muscoli aiuta quindi a ridurre l’accumulo di liquidi nella matrice extracellulare.
Il modo migliore per attivare la pompa muscolare è camminare con uno schema del passo corretto, focalizzandosi cioè sulla contrazione dei polpacci mentre si solleva il tallone da terra. Bisogna stare attenti a non traumatizzare i tessuti, quindi da evitare sollevamento di pesi e corsa.
Per camminare bene, poi, il piede deve appoggiare correttamente a terra. Ecco perché sono importanti gli esercizi posturali.
Vanno molto bene anche gli esercizi in acqua, sia perché riducono il carico nelle pazienti obese sia perché la pressione dell’acqua aiuta a ridurre l’edema.
Molto utile risulta anche la respirazione diaframmatica, perché favorisce il movimento della linfa verso l’alto. La respirazione diaframmatica si effettua gonfiando la pancia mentre inspiriamo, in modo da creare una pressione negativa che “aspira” verso l’alto il sangue.
Lo stile di vita corretto nel lipedema comprende anche dormire bene e avere una vita sociale e relazionale soddisfacente, per scongiurare i quadri depressivi. Bisogna evitare farmaci che inducano edema o aumento del peso corporeo, ma evitare anche i diuretici perché disidratano ulteriormente la matrice extracellulare.
Gestione dell’edema
Un punto fondamentale della terapia conservativa è sgonfiare le gambe dal liquido in eccesso. Le gambe rimarranno grosse, ma molto meno dolenti e con un migliore controllo dell’evoluzione della malattia.
Come si rimuove l’edema?
Come per il linfedema, il modo corretto di sgonfiare le gambe dai liquidi in eccesso non è la calza elastica ma il bendaggio decongestivo associato alle terapie manuali.
Bendaggio
Il bendaggio decongestivo consiste nell’applicare diversi strati di bende attorno alla gamba. Funzionando come un tutore rigido, il bendaggio consente di creare una differenza di pressione all’interno della gamba tra la condizione di riposo e la deambulazione. Grazie a questa differenza, l’attività muscolare in presenza del bendaggio riesce a rimuovere i liquidi in eccesso dai tessuti (Figura 10).

Figura 10. Bendaggio decongestivo per il lipedema
E la calza elastica?
Andrà applicata nella seconda fase, quando la gamba è sgonfia. La calza, infatti, non sgonfia la gamba ma mantiene il risultato nel tempo perché esercita una pressione anche quando stiamo fermi. Nel caso del lipedema dovrà essere una calza a trama piatta, quindi particolarmente rigida, per impedire alla gamba di espandersi quando i liquidi tenderanno inevitabilmente ad accumularsi di nuovo.
Terapie manuali
Per quanto riguarda le terapie manuali, si tratta di tecniche di massaggio che mobilizzano i tessuti molli per ridurre dolore e infiammazione e spingono la linfa verso l’alto (linfodrenaggio).
Naturalmente vanno fatte da personale esperto, perché non devono danneggiare il sistema linfatico e non indurre ulteriore infiammazione e fibrosi.
Chirurgia
La liposuzione è l’unico trattamento in grado di rimuovere il grasso del lipedema e rallentare l’evoluzione della malattia. È stato dimostrato che questo intervento migliora i sintomi, la camminata, la postura e la qualità di vita in generale delle pazienti affette da lipedema.
Se fatta correttamente, la liposuzione migliora anche il drenaggio linfatico e riduce la necessità di utilizzare bendaggi e calze. I suoi effetti terapeutici a lungo termine, però, sono ancora oggetto di studio.
Quando va fatta?
Il primo step è sempre la terapia conservativa. La liposuzione andrebbe effettuata dopo la terapia conservativa se questa non ha dato risultati, e comunque prima che si sviluppino complicazioni e disabilità gravi (lipo-linfedema).
Come va fatta e da chi?
Bisogna rivolgersi a un chirurgo plastico con esperienza specifica nel lipedema. L’intervento di liposuzione, infatti, non è quello standard. Dovrebbe essere fatta una idro-liposuzione per non danneggiare i vasi linfatici, altrimenti il rischio è di avere addirittura un peggioramento della situazione. Anche la tumescenza, cioè l’iniezione di anestetico, deve essere abbondante, così da ridurre dolore e sanguinamento.
Inoltre, a differenza della normale liposuzione, i volumi aspirati sono maggiori e possono essere necessari più interventi intervallati da un certo periodo di tempo.
Se la paziente è pbesa, prima di fare la liposuzione deve perdere peso. Particolare attenzione va fatta anche sotto l’aspetto vascolare, perchè le pazienti con lipedema hanno un maggior rischio di trombosi venosa profonda dopo l’intervento.
Conclusioni
Se hai gambe grosse, doloranti e gonfie potresti essere affetta da lipedema. Non stupirti se non hai mai sentito parlare di questa malattia, perché come hai potuto constatare leggendo l’articolo anche i medici non la conoscono.
Per concludere, vorrei sintetizzare dei consigli pratici che possano aiutarti a migliorare la situazione, riportandoti la mia esperienza.
Molte delle mie pazienti sono affette da lipedema, e qualcuna ha intrapreso un percorso terapeutico specifico presso centri dedicati alla cura di questa malattia.
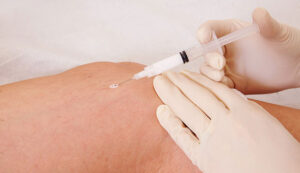
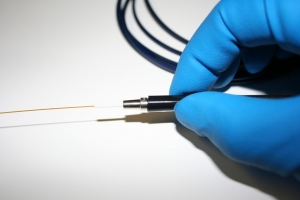
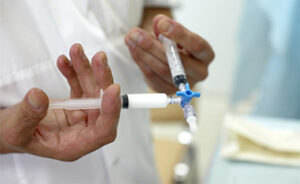
Ho potuto constatare, però, che tutte hanno avuto un beneficio immediato con la carbossiterapia.
Si tratta di una terapia molto efficace per il microcircolo che consiste in piccole iniezioni di gas medicale, l’anidride carbonica. Lo scopo è quello di ossigenare il tessuto adiposo e il risultato è un immediato senso di benessere e leggerezza alle gambe(Figura 11).
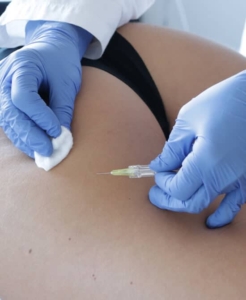
Figura 11. La carbossiterapia consiste in piccole iniezioni sottocutanee di gas medicale ed è molto utile nel ridurre il dolore alle gambe
Naturalmente la carbossiterapia non è una cura del lipedema, e vanno tenuti presente i concetti base della terapia di cui ti ho parlato. Non essendoci studi in merito, sarebbe interessante verificare questo riscontro empirico ed è quello che mi piacerebbe fare.
Ti voglio dare anche degli altri consigli che riguardano ciò di cui mi occupo, cioè i problemi di circolazione alle gambe.
Nelle donne affette da lipedema è molto importante controllare come funzionano le vene delle gambe, perché molte hanno una sottostante insufficienza venosa. Inoltre, negli stadi avanzati della malattia e in presenza di obesità, aumenta il rischio di trombosi venosa profonda, altro problema vascolare da non sottovalutare.
Cosa fare quindi se hai problemi di vene e lipedema?
Qualora dovessi sottoporti a un intervento per le vene, va fatta molta attenzione a non danneggiare i vasi linfatici. Se possibile, quindi, meglio intervenire con la scleroterapia piuttosto che con incisioni sulla cute o metodiche laser.
Naturalmente, se le varici sono grosse e la vena safena è molto dilatata il laser è necessario. In quel caso bisogna fare particolare attenzione e abbondare con l’anestesia, cercando di lesionare il meno possibile i tessuti.
Come dico sempre, ecco un motivo in più per rivolgersi a uno specialista. Solo chi offre trattamenti a 360 gradi, infatti, può dare la soluzione migliore per ognui paziente.
Se sei affetta da lipedema e ti interessa imparare ad allenarti correttamente, ti suggerisco di dare un’occhiata al sito di Marzia Guerzoni, una personal trainer preparatissima e specializzata nel lipedema!
Fonti
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8652358/pdf/10.1177_02683555211015887.pdf
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7465366/pdf/Dtsch_Arztebl_Int-117_0396.pdf
D. Corda: Linfedema e Lipedema, conoscerli, riconoscerli, curarli.
Hoepli 2017, Edizioni Minerva Medica
Ti è piaciuto questo articolo?
Leggi anche Ematomi spontanei su gambe e braccia: tutto quello che devi sapere e Intervento alla safena: perchè scegliere la tecnica laser?
Vuoi altre informazioni?
Dai un’occhiata al mio blog, puoi trovare risorse utili e gratuite!
Preferisci avere una guida completa a tutti i problemi di circolazione alle gambe?
Acquista il mio libro! Scoprirai come prevenire e curare al meglio capillari, vene varicose e cellulite e pesantezza alle gambe.
Usi i social?
Seguimi su Facebook o chiedimi il collegamento su Linkedin!

Aiuto le donne a migliorare l’estetica e il benessere delle gambe utilizzando trattamenti di flebologia e medicina estetica mini-invasivi