Intervento alla safena e varici recidive
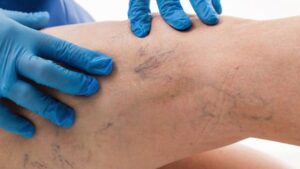
L’intervento alla safena è una procedura che serve a migliorare una situazione di insufficienza venosa. Questa patologia, che colpisce soprattutto le donne, si manifesta con una dilatazione delle vene superficiali delle gambe, che diventano visibili e fastidiose. Si tratta delle cosiddette varici o vene varicose.
Anche dolore, gonfiore e pesantezza alle gambe fanno parte del quadro clinico.
Nonostante si tratti una procedura efficace, dopo un intervento alla safena possono comparire nuove vene varicose. Questo fenomeno, che avviene di solito a distanza di tempo, viene chiamato recidiva.
Perché compaiono le recidive?
I motivi sono due. Il primo è che la malattia ha una componente genetica e non si può guarire alla radice. Il secondo è che ci sono fattori specifici che le causano.
Come bisogna comportarsi con le recidive dopo intervento alla safena? Ha senso trattarle se poi si riformano?
In questo articolo cercherò di rispondere in maniera semplice a queste domande, con lo scopo di darti delle linee guida per risolvere il problema.
Intervento alla safena: che cos’è?
L’intervento alla safena è una procedura chirurgica che si effettua in ambulatorio, in anestesia locale e senza incisioni sulla cute. Viene indicato dallo specialista quando si verificano al tempo stesso due situazioni.
La prima è la presenza di sintomi (dolore, gonfiore o pesantezza alle gambe), oppure episodi di trombosi venosa superficiale o emorragia. Ancora, quando le vene varicose sono particolarmente evidenti da compromettere l’estetica delle gambe.
La seconda è il riscontro di cattivo funzionamento della safena a livello delle sue principali valvole. Queste valvole si trovano all’altezza dell’inguine, nel punto in cui la safena confluisce nella vena più profonda. Si chiamano valvola terminale (quella più in alto) e valvola pre-terminale (quella più in basso).
Per capire meglio questa seconda situazione dobbiamo capire come funziona la safena e come si ammalano le vene.
La vena grande safena si trova sul lato interno della gamba e prosegue il suo decorso nella coscia, fino all’altezza della piega dell’inguine. Al suo interno il sangue scorre dal basso verso l’alto, contro la forza di gravità. Questo fenomeno è fisiologicamente possibile grazie all’azione sinergica di due componenti: la contrazione dei muscoli del polpaccio da una parte, la chiusura delle valvole venose dall’altra.
I muscoli del polpaccio pompano il sangue verso l’alto mentre camminiamo. Le valvole venose impediscono al sangue di tornare indietro quando stiamo in piedi. Esse sono presenti non solo all’inguine ma anche lungo il decorso della safena.
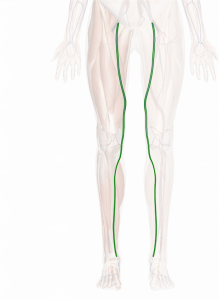
Decorso della vena grande safena
La vena piccola safena, invece, si trova sul lato posteriore della gamba e confluisce nella vena poplitea, generalmente dietro il ginocchio.
Per semplicità ci riferiremo sempre alla vena grande safena. Tieni però presente che quello che ti dirò sull’intervento alla safena si può benissimo riferire anche alla safena più “piccola”.
Quando si verificano le condizioni viste sopra significa che le vene non funzionano correttamente e il sangue non scorre nella giusta direzione.
Le valvole, che possiamo immaginare come delle dighe, non tengono più. Il sangue torna indietro verso il piede, ristagna e provoca disturbi. Le vene più superficiali si dilatano, diventando varicose.
I pericoli, in questo caso, sono le trombosi e le emorragie.
Possiamo capire meglio questa situazione immaginando un rubinetto aperto (la safena) che allaga un recipiente (la gamba e il piede) fino a farlo straripare (gonfiore alla gamba).
Come dobbiamo intervenire? Bisogna chiudere il rubinetto, ridurre il ristagno di sangue e far passare i disturbi.
L’intervento alla safena serve proprio a questo.
Intervento alla safena: in cosa consiste?
Al giorno d’oggi l’intervento alla safena può essere davvero poco invasivo. Ma come si svolge nello specifico?
Partiamo innanzitutto da ciò che bisogna fare prima dell’intervento: un esame ecocolordoppler.
Si tratta di un passaggio fondamentale, perché consente di studiare la circolazione venosa, individuare le valvole che non funzionano e marcare esattamente i punti dove le vene sono varicose.
Solo dopo questo inquadramento diagnostico si potrà procedere con l’intervento.
Non essendo necessario un ricovero, il paziente raggiunge l’ambulatorio e si accomoda sul lettino chirurgico. L’infermiere posiziona un catetere venoso alla piega del gomito, una semplice prassi per eseguire la procedura in sicurezza.
In anestesia locale, si introduce un sottile catetere all’interno della safena dopo una puntura nella parte bassa della coscia. Attraverso questo catetere verrà inserita la fibra laser e la si farà risalire fino all’inguine, seguendola con l’ecografia.
Dopo aver impostato correttamente i parametri, una breve emissione del laser consente di bruciare la safena in prossimità della sua confluenza con la vena profonda, sempre dopo anestesia locale.
La scarica del laser provocherà un danno termico alla parete venosa, che, implodendo, bloccherà il flusso retrogrado del sangue.
A questo punto il rubinetto è chiuso, ma bisogna completare il trattamento.
L’utilizzo di una sostanza chiamata schiuma sclerosante, associata al laser, è il massimo dell’efficacia per portare a termine la procedura in maniera ottimale. Si tratta di un farmaco in forma schiumosa che infiamma la parete della vena, favorendone la chiusura.
A questo punto, un ulteriore trattamento laser lungo il decorso della safena potrà assicurare una completa occlusione.
In questa fase l’anestesia locale viene iniettata attorno alla safena per proteggere i tessuti circostanti dall’emissione del laser. Questa tecnica si chiama tumescenza.
Nella fase finale di un intervento alla safena è preferibile rimuovere anche le vene varicose più superficiali. Praticando piccole punture sulla cute, queste vene vengono estratte con un uncino. Questa procedura si chiama flebectomia.

Le raccomandazioni finali sono di utilizzare una calza elastica correttamente prescritta e di evitare di stare fermi in piedi per troppo tempo. Si può tornare a lavorare, ma meglio tenere la gamba in alto quando si è seduti.
Intervento alla safena: ci sono alternative?
L’intervento alla safena con laser e schiuma sclerosante non è l’unica alternativa possibile, ma è certamente una delle soluzioni migliori. Questa procedura, infatti, è efficace e ben tollerata dai pazienti.
Vediamo in quali altri modi si può effettuare un intervento alla safena.
Stripping
Si tratta del classico intervento chirurgico alla safena. Si chiama così perché la safena viene letteralmente “strappata” ed estratta attraverso due piccole incisioni, una all’inguine e una più in basso.
Questa tecnica è un po’ superata, ma si pratica ancora spesso negli ospedali.
Gli svantaggi sono legati all’incisione inguinale, che può danneggiare i linfonodi sottostanti e dare problemi di cicatrizzazione, soprattutto nei soggetti obesi.
Bisogna fare attenzione anche alle possibili lesioni nervose.
Radiofrequenza
La radiofrequenza sfrutta una radiazione elettromagnetica per riscaldare la safena fino a bruciarla. Alla temperatura di 85 °C, infatti, le pareti della vena collassano e il vaso sanguigno si occlude.
Si tratta dello stesso concetto del laser. La scelta, in questo caso, dipende dall’esperienza dell’operatore.
Colla
Negli ultimi tempi la tecnologia ha consentito di creare delle speciali colle di cianoacrilato che tappano la safena. I risultati di queste procedure sono ottimi, anche se si tratta di un materiale piuttosto costoso.
Intervento alla safena o preservare la safena?
Molti pazienti si chiedono: dove andrà a finire il sangue se chiudiamo la safena?
La domanda è giustissima. La risposta è che, una volta chiusa la safena, il sangue trova altre vie per circolare e i sintomi dovuti al suo ristagno migliorano.
Tuttavia, quando possibile, è opportuno preservare la safena. I motivi sono due: si può recuperare la sua funzione di drenaggio e la si può utilizzare in futuro, ad esempio per un bypass al cuore.
Ci sono diverse situazioni in cui la safena può essere preservata e ci sono specifiche tecniche consentono di lasciarla in sede. Questo potrà essere l’argomento di un prossimo articolo!
Nel frattempo, è importante ricordare una cosa: in flebologia non esiste un unico metodo sempre corretto, ma ci sono tanti approcci diversi, ognuno con i suoi pro e contro.
Recidive dopo intervento alla safena: cosa sono?
Le recidive dopo intervento alla safena sono un fenomeno piuttosto frequente. In base agli studi presenti in letteratura, compaiono in una percentuale che varia dal 7% al 65% dei pazienti operati.
I pazienti, però, non sembrano dare molta importanza a questo problema, almeno in generale. L’opinione comune è che le recidive siano la dimostrazione che operarsi alle vene non serve, tanto le varici ritornano comunque.
Questa affermazione è facilmente eccepibile.
Innanzitutto, se non gestissimo questa malattia con interventi periodici e mirati avremmo una moltitudine di complicazioni. Pensiamo ad esempio a trombosi, emorragie, gonfiore alle gambe e ulcere alle caviglie; la natura degenerativa dell’insufficienza venosa esporrebbe a questi rischi.
Inoltre, gli inestetismi sarebbero pesanti e difficilmente rimediabili.
Per capire ancora meglio l’importanza del suo trattamento, è utile pensare all’insufficienza venosa come alle carie dentali. Se ne ho una o due posso aspettare e trattarle con calma. Se però passano gli anni, rischio di avere ascessi e dolore. Inoltre, se non curo i denti se ne formeranno delle altre.
Cosa succede alla fine? Credo che dovrò ricorrere ad una protesi dentaria perché i miei denti sarebbero irreversibilmente danneggiati.
Recidive dopo intervento alla safena: cause
In base alla letteratura scientifica possiamo identificarne quattro.
Errore tattico e tecnico
Queste due situazioni rappresentano insieme dal 55 al 70% dei casi di recidive. Di cosa si tratta?
L’errore tattico consiste in una errata pianificazione dell’intervento alla safena. Esso può verificarsi in due casi.
Il primo avviene quando non si identificano correttamente i punti dove le valvole non funzionano. Il secondo, invece, quando vengono lasciate in sede alcune vene varicose, perché non riconosciute come malate.
Questa seconda possibilità può essere anche voluta, se ad esempio ci sono troppe vene varicose da togliere. In questo caso si può decidere di lasciarne in sede alcune per poi trattarle in un secondo momento. Lo scopo è di non incidere troppo la cute del paziente.
L’errore tecnico avviene quando l’intervento è pianificato correttamente ma per qualche ragione non va a buon fine. In particolare, questo succede quando la safena non si chiude completamente.
Si parla in questo caso di ricanalizzazione.
La ricanalizzazione, quando è precoce, può avvenire se la vena è molto dilatata oppure se l’energia erogata non è sufficiente per bruciare la parete.
Progressione della malattia
Nel 20-25% dei casi le recidive si sviluppano su vene che precedentemente non erano varicose.
Questo accade perché l’insufficienza venosa ha una componente genetica e una natura evolutiva. Le vene sono “programmate” per dilatarsi, anche se devono intervenire fattori ambientali per innescare il processo. I più importanti sono la stazione eretta prolungata, l’esposizione a fonti di calore, le anomalie posturali e l’obesità. Tra i più importanti, però, ci sono gli ormoni sessuali femminili e la gravidanza.
Un esempio di questa recidiva si osserva quando si sviluppano varici nel sistema safenico non sottoposto ad intervento. Cosa significa? Se un paziente è stato operato alla vena grande safena, potremmo osservare nuove varici nel territorio della vena piccola safena.
Un altro caso di progressione della malattia si osserva quando le recidive sono collegate alle vene perforanti.
Le vene perforanti connettono le vene superficiali con quelle profonde attraversando i muscoli. Al loro interno il sangue scorre dalla superficie alla profondità. Anche qui ci sono delle valvole che assicurano la corretta direzione al flusso, altrimenti la spinta della contrazione muscolare farebbe andare il sangue in superficie.
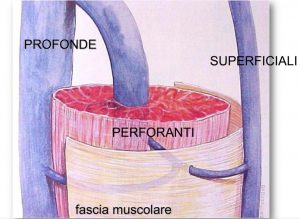
Dopo un intervento alla safena può svilupparsi un’inversione di flusso proprio a livello di alcune vene perforanti. In questo caso si parla di “incompetenza” di queste vene.
Uno studio dei primi anni 2000 ha mostrato, infatti, una maggiore frequenza di perforanti incompetenti nei pazienti con recidive. La conseguenza di ciò è una progressiva dilatazione delle vene superficiali che si collegano ad esse.
Neovascolarizzazione
Questo termine indica la crescita di nuove vene varicose in aree o tessuti dove prima non ce n’erano. Come si spiega questo fenomeno?
Nei tessuti dell’organismo ci sono cellule “primordiali” che possono moltiplicarsi e differenziarsi diventando vasi sanguigni, se opportunamente stimolate. L’input è dato da alcune sostanze chiamate “fattori di crescita”.
I fattori di crescita vengono prodotti da cellule specifiche in situazioni come traumi (pensiamo ad un intervento chirurgico), mancanza di ossigeno o infiammazioni.
Come nascono nuove vene dopo l’intervento alla safena?
La neovascolarizzazione sembra essere più frequente dopo lo “stripping” piuttosto che dopo l’intervento con laser e schiuma sclerosante. I nuovi vasi sanguigni si formano proprio all’interno della fascia muscolare che accoglie la safena strappata.
Infatti, il traumatismo legato al distaccamento di questa grossa vena sembra essere il fattore di stimolo principale. Anche i fili di sutura e le piccole trombosi, che sono conseguenti all’intervento, contribuirebbero a questo fenomeno.
Per quanto riguarda la frequenza della neovascolarizzazione, in base ad alcuni dati scientifici si tratterebbe della causa principale di recidive.
La percentuale con cui si manifesta però è variabile, con un range che va dall’ 8% al 60% di tutte le recidive secondo alcuni studi, dal 25% al 90% secondo altri.
Le vene recidive da neovascolarizzazione sono molto tortuose e per questo facilmente riconoscibili all’ecodoppler. Con il tempo tendono a crescere fino a connettere nuovamente la vena femorale con il segmento di safena residua della gamba. Anche i rami venosi più superficiali possono essere la sede finale del nuovo collegamento.
Recidive dopo intervento alla safena: tipologie
La classificazione delle recidive dopo intervento alla safena è stata oggetto di alcuni studi scientifici. Possiamo dividerle in tre gruppi, che si differenziano per le cause di insorgenza e le caratteristiche delle vene recidive.
TIPO 1
Sono vene varicose residue che non sono state tolte con l’intervento, per errore tattico o per trattarle in un secondo momento. Di solito sono presenti ad un mese di distanza dall’intervento.
TIPO 2
Si tratta di recidive che compaiono per neovascolarizzazione oppure per errore tecnico o tattico. Solitamente sono assenti ad un mese dall’intervento e si manifestano successivamente.
TIPO 3
In questo caso le recidive compaiono a distanza di tempo dall’intervento in aree precedentemente non trattate. La causa è l’evoluzione della malattia.
Recidive dopo intervento alla safena: trattamento
Anche se le recidive tendono per natura a manifestarsi, solo trattandole in maniera programmata e mirata si può controllare la patologia. Lo scopo è di evitare che queste vene si dilatino troppo e aumentino di distribuzione in maniera eccessiva.
Inoltre, è bene non sovraccaricare troppo il sistema venoso superficiale.
In caso di recidive poco visibili e che non danno disturbi, può essere opportuno tenerle momentaneamente in osservazione.
Se il paziente ha una esigenza estetica, però, il discorso è diverso. In questo caso bisogna valutare le caratteristiche delle recidive e scegliere il trattamento che dia un risultato visivamente migliore.
Vediamo le possibili terapie per ogni tipo di recidiva.
TIPO 1
Trattandosi di varici lasciate in sede in occasione dell’intervento, esse non sono vere recidive.
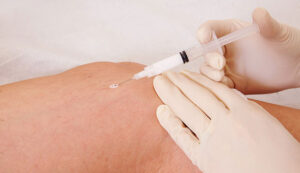
Se queste vene hanno un po’di tessuto che le ricopre, si possono trattare con la schiuma sclerosante per chiuderle o comunque renderle meno visibili.
Nel caso in cui siano molto sporgenti sulla cute, è meglio effettuare una piccola flebectomia chirurgica. In questo caso, la schiuma sclerosante infiammerebbe troppo la vena con il rischio di lasciare una macchia di pigmentazione.
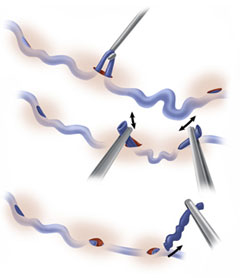
Fasi della flebectomia chirurgica
TIPO 2
Le recidive che si formano per neovascolarizzazione sono ideali per il trattamento con schiuma sclerosante.
Se si trovano nella fascia muscolare, dove prima c’era la safena, la schiuma ha un’indicazione ottimale. Questo per due motivi.
Il primo è che le vene hanno una certa profondità, il che protegge dalle pigmentazioni. Il secondo è che, essendo tortuose, sarebbe molto rischioso far passare al loro interno una fibra laser.
La cosa importante è trovare il punto dove c’è l’origine del flusso retrogrado di sangue, se presente.
Se le recidive da neovascolarizzaizone sono superficiali, vale lo stesso discorso visto nelle recidive di Tipo 1.
TIPO 3
In questo caso ci comporteremo come se si trattasse di vene varicose primitive.
Se le recidive si trovano nel sistema safenico non operato, l’approccio sarà lo stesso che abbiamo visto per l’intervento alla safena. In particolare, se non funziona la valvola terminale procederemo con l’intervento visto in precedenza (laser + schiuma sclerosante). Se a non funzionare è solo la valvola pre-terminale, sarebbe opportuno preservare la safena, se possibile.
In presenza di vene perforanti incompetenti bisogna valutarne il calibro, la profondità e il decorso (dritto o tortuoso). In base a queste caratteristiche si potrà decidere come chiudere il rubinetto. Le alternative possono essere schiuma sclerosante o colla.
Le vene varicose di superficie connesse alle perforanti possono essere trattate con le metodiche viste prima.
Consigli
In presenza di recidive dopo intervento alla safena è assolutamente opportuno sottoporsi a una visita specialistica. Questa serve ad avere una valutazione di partenza e pianificare il futuro iter, sia esso un trattamento specifico oppure il semplice follow-up.
Bisogna ricordare l’importanza di usare una calza elastica nei soggetti che presentano delle recidive. Essa ha la funzione di supportare il sistema venoso con la sua compressione esterna. L’altrà importante utilità di questo presidio è che aiuta a prevenire le trombosi venose superficiali.
In presenza di sintomi acuti come dolore o arrossamento lungo il decorso di una vena, è bene farsi vedere quanto prima. In questo caso potrebbe trattarsi di una trombosi. Se si accusano invece disturbi alle gambe come pesantezza, gonfiore e dolore, si possono assumere degli integratori ed effettuare cicli di carbossiterapia.
Fonti
https://www.jvascsurg.org/action/showPdf?pii=S0741-5214%2812%2902334-8
https://www.ejves.com/article/S1078-5884(01)91347-4/pdf
https://www.ejves.com/action/showPdf?pii=S1078-5884%2807%2900015-9
https://www.ejves.com/action/showPdf?pii=S1078-5884%2803%2900568-9

Aiuto le donne a migliorare l’estetica e il benessere delle gambe utilizzando trattamenti di flebologia e medicina estetica mini-invasivi